بلاگ
درمان زخم دیابتی
فهرست مطالب
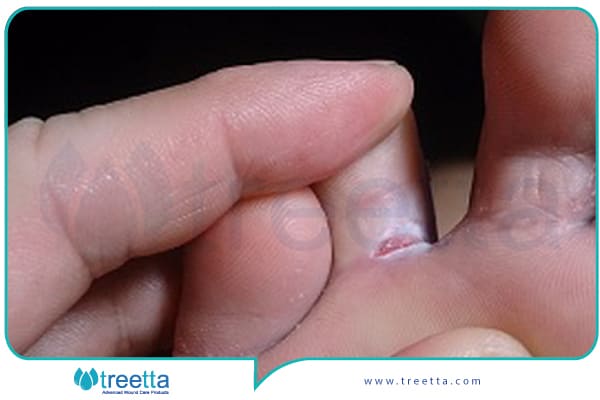
زخم دیابتی
برای درمان زخم دیابتی به شناخت کامل این بیماری نیاز داریم، دیابت یک بیماری متابولیک است که با افزایش گلوکز خون همراه است. این بیماری به علت اختلال در ترشح انسولین یا عدم توانایی بدن در استفاده درست از انسولین و دلایل دیگر ایجاد میشود. سطح گلوکز با انسولین ترشح شده از پانکراس (لوزالمعده)، کنترل میشود.
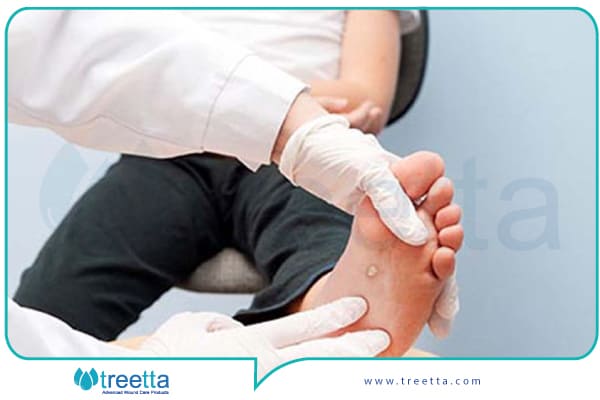
زخم پای دیابتی یکی از مشکلات رایجی است که در هنگام مواجهه با بیماری دیابت، افراد با آن درگیر شده و در حال حاضر متخصصان عفونی ، دیابتولوژیست ها ، کارشناسان زخم و جراحان تلاش میکنند تا این مشکل را برطرف کنند، زیرا زخم پای دیابتی کیفیت زندگی بیمار را کاهش میدهد. از مهمترین عارضههای مزمن بیماری دیابت میتوان به عفونت زخم پا و عدم ترمیم زخم اشاره کرد.
این عوارض بهعنوان دلیل قابلتوجهی در مرگ و میر بیماران دیابتی در نظر گرفته میشود. درنتیجه، عوارض مزمن دیابت و همچنین زخم پای دیابتی تبدیل به یک مشکل جهانی شده و یک مشکل عمده پزشکی نیز است. در این مطلب قصد داریم تا به معرفی زخم پای دیابتی بپردازیم و همچنین در رابطه با انواع آن و البته درمان آن توضیحاتی را به شما ارائه دهیم، پس با تریتا همراه باشید.
زخم پای دیابتی (Diabetic Foot Ulcer :DFU) یکی از ناراحتکنندهترین و شایعترین عوارض بیماری دیابت محسوب میشود. از اصلیترین عوامل سببشناختی برای زخم پای دیابتی، آسیب اعصاب محیطی و بیماری عروق محیطی است. مجموعهای از مکانیسمها مانند کاهش جریان خون محیطی و کاهش رگزایی موضعی در بروز این مشکل و حاد شدن آن تأثیر دارند.
- بیشتر در نواحی پایین پا یا پاشنه، به دلیل نوروپاتی (بیحسی) و فشار مداوم ایجاد میشود.
- به علت قند خون بالا، ترمیم زخم به شدت کند و ضعیف می باشد.
- خونرسانی ضعیف و عملکرد ضعیف سیستم ایمنی، باعث افزایش احتمال عفونت میشود.
- زخم ممکن است بدون درد باشد، اما در حال پیشرفت و تخریب بافتی قرار گرفته باشد.
- در صورت عدم درمان بهموقع، ممکن ایت به عفونت استخوان، گانگرن یا قطع عضو منجر شود.
درمان زخم دیابتی در خانه
درمان زخم دیابتی در خانه نیازمند مراقبت دقیق، رعایت بهداشت و استفاده از روشهای نوین پانسمان است. پانسمانهای نوین مانند هیدروژل، هیدروکلوئید، فوم و آلژینات با حفظ رطوبت کنترلشده در سطح زخم، روند ترمیم را تسریع کرده و از خشکی یا آسیب به بافتهای تازه جلوگیری میکنند.
برخی از این پانسمانها حاوی مواد ضدباکتری مانند نقره و پلی هگزانید هستند که به پیشگیری و درمان عفونت کمک میکنند.
در کنار استفاده از این پانسمانها، شستوشوی روزانهی زخم با محلول آنتی سپتیک مناسب مانند طباسپت ، تعویض منظم پانسمان، و فشار نیاوردن به ناحیهی زخم بسیار حائز اهمیت است.
همچنین کنترل مداوم قند خون، عامل کلیدی در بهبود زخمهای دیابتی است، چرا که قند بالا فرآیند ترمیم را مختل میکند. با رعایت این نکات، میتوان از پیشرفت زخم و عوارضی مانند عفونت شدید یا قطع عضو پیشگیری کرد.
لیزر یا پانسمان؟ بهترین روش برای درمان زخم دیابتی
برای درمان زخم پای دیابتی، استفاده از پانسمانهای پیشرفته بهعنوان روش پایه و لیزردرمانی بهعنوان مکمل، بهترین نتایج را به همراه دارد.
پانسمانها با حفظ رطوبت مناسب، جلوگیری از عفونت و کمک به جدا شدن بافت مرده، نقش اصلی را در ترمیم زخم ایفا میکنند و بسته به نوع زخم میتوان از انواع مخصوص مانند فوم، هیدروژل یا نقره استفاده کرد.
در کنار آن، لیزر کمتوان (Low-Level Laser Therapy) میتواند با افزایش جریان خون موضعی، تحریک تولید کلاژن و کاهش التهاب، روند بهبود را تسریع کند.
لیزر بهویژه در زخمهای مزمن یا دیرترمیمشونده مؤثر است، اما بهتنهایی کافی نیست و باید همراه با مراقبتهای استاندارد و پانسمان مناسب انجام شود.
چه دلایلی سبب می شوند زخمهای دیابتی دیر خوب شوند ؟
عوامل بسیاری در دیر خوب شدن زخمهای این افراد اثرگذار هستند. برخی از این عوامل را با هم مرور میکنیم.
علت دیر خوب شدن زخم در دیابتیها
در بیماران مبتلا به دیابت، فرآیند ترمیم زخمها به طور قابل توجهی مختل میشود که این اختلال ناشی از چندین عامل پاتوفیزیولوژیک است.
هیپرگلیسمی مزمن ( افزایش سطح قند خون) موجب گلیکوزیلاسیون غیرآنزیمی پروتئینها و آسیب به اندوتلیوم عروقی میشود که در نهایت کاهش پرفیوژن بافتی و اکسیژنرسانی را به دنبال دارد.
علاوه بر این، عملکرد نوتروفیلها، ماکروفاژها و سایر سلولهای دخیل در پاسخ ایمنی تضعیف میشود که منجر به کاهش مهار عفونت و تأخیر در فاز التهابی بهبود زخم میگردد.
نوروپاتی محیطی دیابتی نیز حس درد و آسیب را کاهش داده و باعث میشود زخمها دیر شناسایی و درمان شوند.
همچنین، اختلال در عملکرد فیبروبلاستها و مهار آنژیوژنز، نقش مهمی در کاهش توانایی بازسازی بافت ایفا میکند. مجموع این عوامل، به طور همافزا، روند ترمیم زخم در بیماران دیابتی را بهطور معناداری به تأخیر میاندازند.
بالا بودن سطح قندخون
یکی از مهمترین عواملی که سبب اختلال در بهبودی زخمها میشوند، بالا بودن میزان قندخون است. بالا بودن میزان قندخون سبب اختلال در رساندن اکسیژن و مواد مغذی به سلولها، کارکرد نادرست سیستم ایمنی، افزایش التهاب سلولها و آسیب به اعصاب حسی میشود.
تمامی این موارد موجب میشوند که روند بهبودی زخمها به تعویق بیافتد. بالا بودن میزان قندخون، کارکرد گلبولهای قرمز و سفید را با مشکل روبرو میکند. وظیفه گلبولهای قرمز، رساندن مواد مغذی به سلولها و وظیفهی گلبولهای سفید، مقابله با عفونتها است. بنابراین با نبود مواد مغذی و اکسیژن، ترمیم زخم و بهبودی زخمها به تعویق میافتد.
مشکل گردش خون
یکی دیگر از عواملی که در دیر خوب شدن زخمهای افراد دیابتی اثرگذار است، مشکلات گردش خون است. انسداد و گرفتگی عروق موجب کاهش خونرسانی به زخمها میگردند.
نوروپاتی و زخمهای افراد دیابتی
نوروپاتی به دلیل افزایش سطح قندخون ایجاد میشود. قندخون بالا، آسیبهای عصبی و عروقی را به دنبال خواهد داشت. نوروپاتی موجب میشود که به مرور زمان، عضلات درگیر حس خود را از دست بدهند. بخشهایی از بدن که به این عارضه دچار شوند، در صورت ایجاد زخم هیچ حسی را برای فرد بهوجود نمیآورند و فرد از زخم خود باخبر نمیشود. علت شایع بودن زخم پا در دیابتیها این موضوع است.
درمان قطعی زخم پای دیابتی
درمان زخم پای دیابتی نیازمند رویکردی چندجانبه است. اولین و مهمترین گام، کنترل دقیق قند خون است که به تسریع روند ترمیم کمک میکند.کنترل و درمان عفونت با آنتیبیوتیکها و پانسمان های آنتی میکروبیال و دبریدمان(برداشتن بافت مرده) برای جلوگیری از گسترش عفونت ضروری است. بهبود گردش خون از طریق داروهای رقیقکننده خون یا جراحیهای عروقی نیز برای تأمین اکسیژن و مواد مغذی به بافت آسیبدیده حیاتی است. پانسمانهای پیشرفته، که محیط مرطوب برای زخم ایجاد میکنند، سبب تحریک ترمیم بافتهای آسیبدیده می شوند و به کنترل و پیشگیری از عفونت زخم کمک میکنند.
عفونت و زخمهای دیابتی
افزایش سطح قندخون سبب افزایش احتمال ابتلا به عفونت میشود. گلوگز اضافی که در خون وجود دارد، بستر مناسبی را برای تکثیر باکتریها فراهم میکند. از طرفی دیگر بالا بودن سطح قندخون از مقابله گلبولهای سفید با باکتریها ممانعت به عمل میآورد. عدم درمان عفونت، عوارض شدیدی مانند قانقاریا را بوجود میآورد.
نقص سیستم ایمنی بدن
یکی دیگر از مواردی که سبب دیر خوب شدن زخم افراد دیابتی میشود، نقص در سیستم ایمنی بدن است. بهبودی زخمها به تولید سلولهای جدید و نابودی سلولهای مرده نیاز دارد. این وظیفه بر عهده سیستم ایمنی بدن است. چنانچه میزان قندخون بالا باشد، سیستم ایمنی عملکرد مطلوبی نخواهد داشت.
علت عفونت زخم پای دیابتی
عوامل متعددی بیماران دیابتی را مستعد ابتلا به عفونت پای دیابتی DFI): Diabetic foot infection) میکند که شامل نوروپاتی، واسکولوپاتی و ایمونوپاتی هستند.
واسکولوپاتی در زخم پای دیابتی
بیماری عروق محیطی ازجمله عوامل اصلی در ایجاد زخم پای دیابتی است. افزایش قند خون مزمن باعث آسیب عروق محیطی و اختلال در عملکرد سلولهای اندوتلیال میشود.
ایمونوپاتی در زخم پای دیابتی
سیستم ایمنی بدن با هایپرگلیسمی به خطر میافتد و تحقیقات نشان میدهد در سیستم ایمنی بدن اختلال ایجاد میشود تا سطح گلوکز سرم بیش از 150 میلیلیتر در دسی لیتر شود. بنابراین، سطح بالای گلوکز خون منجر به پاسخ التهابی نامناسب و اختلال در ایمنی سلولی میشود.
درنتیجه بیماران دیابتی بیشتر در معرض عفونت پا قرار دارند که یک وضعیت خطرناک و ناتوانکننده اندام است که عمدتاً در دیابت کنترل نشده دیده میشود. عفونت بافت نرم بر کنترل دیابت تأثیر منفی میگذارد.
زخم دیابتی چند روزه خوب میشه؟
زمان بهبود زخم دیابتی بستگی به چند عامل دارد، از جمله شدت زخم، کنترل قند خون، وضعیت کلی سلامت بیمار و وجود یا عدم وجود عفونت. در شرایط معمولی، اگر زخمها بهدرستی درمان شوند و قند خون کنترل شود، ممکن است زخمهای کوچک و سطحی در حدود ۲ تا ۳ هفته بهبود یابند. اما در مواردی که زخمها عمیقتر یا عفونی شده باشند، روند بهبود ممکن است ماهها طول بکشد.
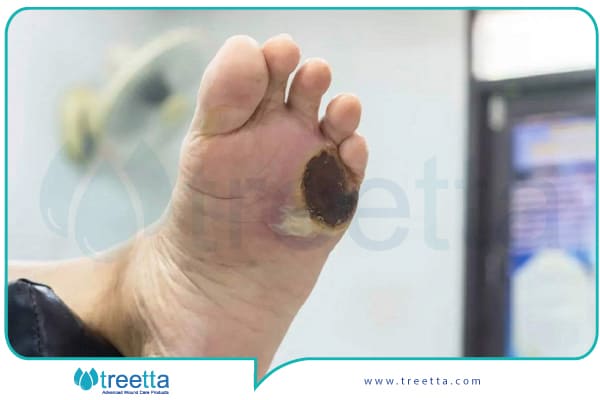
انواع زخم دیابتی
ایسکمیک
زخم ایسکمیک یا نارسایی شریانی یکی از انواع زخم پای دیابتی است که وقتی جریان خون در سطح عروق متوسط و کوچک بدن مسدود میشود، در بدن رخ میدهد. این نوع زخم اغلب در اندامهای پایینی به وجود میآید. زمانی که جریان خون در بخشی از بدن قطع میشود، آن بافت بدن بدون اکسیژن و مواد مغذی شده و درنهایت باعث آسیب و مرگ در سطح سلولی خواهد شد. زمانی که یک بافت آسیب میبیند جریان خون نیز در آن قرار نمیگیرد و توانایی بهبود آن به طرز چشمگیری کاهش مییابد. بهمنظور درمان زخم ایسکمیک باید مراحل زیر طی شود:
تسکین درد
- پیشگیری کردن از بروز زخمهای ایسکمیک دیگر
- حذف کردن هرگونه محرک که باعث تحریک زخم فعلی میشود.
- حفاظت کردن از پوست اطراف زخم و پیشگیری کردن از گسترش زخم پای دیابتی از نوع ایسکمیک
- از بین انسداد عروق در صورت امکان
نوروپاتی
حدود 50% بیماران دیابتی در طی 25 سال از شروع بیماری دچار علائمی از نوروپاتی محیطی میشوند که عامل خطر اصلی زخم پا است. نوروپاتی منجر به بی حسی و ضعف در ناحیه میشود.
افزایش قند خون، چربی خون، مقاومت به انسولین و استرس میتواند در نوروپاتی دیابتی نقش داشته باشد.
نورو ایسکمیک
یکی دیگر از انواع زخم های پای دیابتی، زخمهای نورو ایسکمیک هستند که این دسته از زخم پای دیابتی در زمانی اتفاق میافتد که فرد مبتلا به زخم پای دیابت هم به نوروپاتی محیطی و هم به ایسکمیک ناشی از بیماری شریان محیطی مبتلا شود. زخم نورو ایسکمیک نیز جزو انواع زخم های دیابتی است که درمان آن نیاز به رعایت نکات خاصی دارد.
معاینه زخم پای دیابتی
معاینه بالینی زخم پای دیابتی برای تشخیص زودهنگام بیماری امری مهم است. معاینه بالینی شامل بازرسی پوست، بررسی تغییر شکل پا، وضعیت عضلانی، چک نبض ها و ساختار استخوان است.
حدود 50% از بیماران مبتلا به زخم پای دیابتی علائم بالینی عفونت دارند که از نظر بالینی با ترشحات چرکی یا علائم کلاسیک التهابی نظیر تورم دردناک، تغییر رنگ پوست اطراف ، تب و … مشاهده میشوند.
طبقه بندی واگنر
چندین سیستم طبقه بندی زخم بر اساس پارامترهایی مانند میزان عفونت، نوروپاتی، ایسکمی، عمق یا وسعت از دست دادن بافت و محل ایجاد شده است. طبقه بندی واگنر یکی از رایجترین سیستمهای طبقهبندی پذیرفته شده برای زخمها و ضایعات پای دیابتی، است. این طبقه بندی بر اساس عمق زخم بوده و دارای 5 درجه است.
- درجه 0: بدون زخم باز؛ ممکن است تغیر در حالت استخوان های پا یا پینه داشته باشد
- درجه 1: زخم سطحی
- درجه 2: گسترش زخم به رباط، تاندون، استخوان بدون آبسه یا استئومیلیت
- درجه 3: زخم عمیق همراه با آبسه یا استئومیلیت
- درجه 4: گانگرن (قانقاریا) یا مرگ بافت قسمتی از پا
- درجه 5: گانگرن گسترده یا کل پا
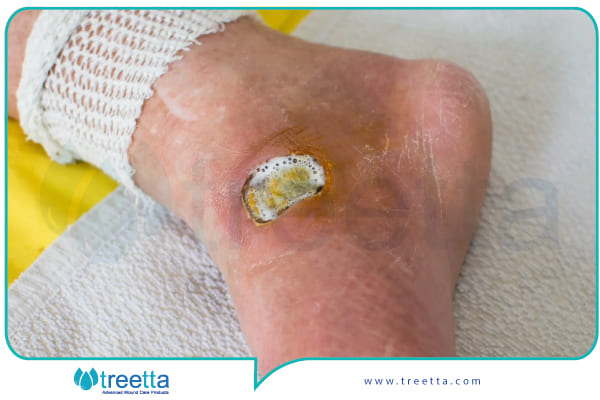
نشانههای خطرناک شدن زخم دیابتی
زخمهای دیابتی، به دلیل کاهش خونرسانی به بافتها و اختلالات در روند بهبودی پوست و بافتهای نرم، میتوانند به مشکلات جدی تبدیل شوند.
نشانههای خطرناک شدن این زخمها شامل افزایش اندازه یا عمق زخم بهویژه در نواحی پایینی بدن، نشاندهنده نکروز بافتی یا انتشار عفونت است.
دیگر نشانهها شامل التهاب قابل توجه، قرمزی و گرما در اطراف زخم، ترشحات با بوی نامطبوع که ممکن است نشاندهنده عفونت باکتریایی باشد، تغییر رنگ زخم به تیره یا سیاه که گاهی به علت گانگرن و کاهش جریان خون به ناحیه آسیبدیده رخ میدهد، و درد شدید یا مقاوم به درمان است.
علاوه بر این، تب، لرز، و افزایش تعداد گلبولهای سفید خون، که نشاندهنده پاسخ التهابی شدید یا عفونت سیستمیک هستند، از علائم هشداردهنده به شمار میروند.
نحوه کنترل زخم پای دیابتی
برای کنترل کردن عوارض زخم پای دیابت لازم است تا از افرادی با تخصصهای گوناگون کمک بگیرید، چراکه این مسئله یک موضوع چند رشتهای است و نیاز به همکاری یک گروه متخصص متشکل از پزشک عفونی ، دیابتولوژیست ، کارشناش زخم و پرستاری با درک کامل از عملکرد پا دارد.
هدف از کنترل زخم پای دیابتی کاهش خطر پیشرفت بیماری که منجر به تغییر شکل پا، زخم و قطع پا میشود، است. از مهمترین مراحل کنترل بیماری میتوان به بررسی عواملی مانند کنترل قند خون و فشارخون، نفروپاتی دیابتی و رتینوپاتی دیابتی است اشاره کرد.
پیشگیری از بروز زخم پای دیابت
- توجه به استراتژیهای پیشگیرانه برای کاهش خطر زخم پای دیابتی و همچنین خطر قطع عضو بسیار مؤثر است. از مهمترین این اقدامات و استراتژیها میتوان به آموزش بیمار برای ارزیابی پا برای بیماری عروق محیطی و نوروپاتی و… اشاره کرد.
- تمامی افراد دیابتی در معرض زخم دیابتی هستند. دیابتیها باید پس از هر استحمام به معاینه بدن خود بپردازند و در صورت مشاهده کوچکترین نشانه ای از زخم، سریعاً با روشهای مناسب به پیشگیری از وخامت زخم و گسترش زخم اقدام کنند.
- کاهش فشار پا با کمک گرفتن از کفشهای مخصوص و استفاده از کفی مناسب برای انطباق توزیع فشار به هر پا ضروری است.
- بهتر است با داشتن رژیم غذایی مناسب و ورزش منظم و روزانه، سطح قندخون خود را کنترل نمایید.
- افراد دیابتی از پوشیدن کفشها و جورابهای تنگ خودداری کنند و در کوتاه کردن ناخن ها دقت زیادی کنند تا از ایجاد هرگونه زخم جلوگیری کنند.
- یک فرد دیابتی باید به صورت منظم توسط پزشک ویزیت شود. حتی زمانی که هیچگونه عوارضی ندارید نباید از ویزیتهای دورهای و انجام آزمایشات دورهای غافل شوید.
- افراد دیابتی از استعمال دخانیات و مصرف نوشیدنی های الکلی خودداری کنند.
- رعایت بهداشت برای این افراد بسیار حائز اهمیت است. دیابتیها مستعد ابتلا به عفونتهای گوناگون هستند. لذا بهداشت شخصی را بسیار مورد توجه قرار دهند.
آیا زخم دیابتی قابل درمان است؟
بله، زخمهای دیابتی قابل درمان هستند، اما روند درمان آنها ممکن است پیچیده و طولانی باشد. درمان موفق زخم دیابتی به عوامل متعددی بستگی دارد :
کنترل قند خون: قند خون بالا میتواند روند بهبود زخمها را کند کند، بنابراین اولین و مهمترین گام، کنترل قند خون است.
مدیریت عفونتها: درمان عفونتها با آنتیبیوتیکها، پانسمان های آنتی میکروبیال و گاهی دبریدمان (برداشتن بافت مرده) برای جلوگیری از گسترش عفونت ضروری است.
بهبود گردش خون: اگر بیمار دچار مشکلات عروقی باشد، درمانهایی مانند داروها یا جراحیهای عروقی برای بهبود خونرسانی به نواحی آسیبدیده انجام میشود.
پانسمانهای نوین: استفاده از پانسمانهایی که محیط مرطوب برای زخم ایجاد میکنند، به تسریع فرآیند بهبود کمک میکند.
اگر درمانها به موقع و بهدرستی انجام شوند، بسیاری از زخمهای دیابتی بهبود مییابند. با این حال، در برخی موارد شدید که عفونتها گسترده یا زخمها عمیق باشند، ممکن است جراحی یا حتی قطع عضو ضروری باشد.
روش های درمان زخم دیابتی
زخم دیابتی، عوارضی از دیابت است که با سرعت پیشرفت میکند و فرد را دچار مشکلات زیادی میکند. گردش خون در بیماران دیابتی با اختلالاتی همراه است که سبب آلوده شدن سریع زخمهای موجود در بدن آنها میشود. روشهای بسیار زیادی برای کنترل دیابت و درمان عوارض ناشی از آن، وجود دارند.
تغذیه سالم برای درمان زخم دیابتی
رژیم غذایی مناسب در کنترل و مدیریت دیابت بسیار اثرگذار است. رژیم غذایی افراد دیابتی باید شامل میوهها و سبزیجات فراوان، پروتئین کافی و دانهها باشد. در این رژیم غذایی مصرف چربیهای اشباع شده، مواد نشاستهای و شیرینیها به کمترین میزان ممکن برسد. داشتن برنامه غذایی سالم و منظم به درمان دیابت و ترمیم زخمهای ناشی از آن کمک شایانی میکند. منظور از رژیم غذایی منظم، داشتن تایم مشخصی برای وعدههای غذایی است. میل کردن غذا در ساعت مشخص از گرسنگی بیش از اندازه و پرخوری جلوگیری میکند.
ورزش و دیابت
ورزش سبب کاهش قندخون در افراد میشود. ورزش میتواند موجب افزایش حساسیت بدن به انسولین شود. با افزایش حساسیت بدن به انسولین، نیاز به انسولین برای انتقال قند به سلولها کاهش پیدا میکند. همچنین ورزش سبب بهبود گردش خون در بدن میشود که برای درمان زخم دیابتی مفید است. ورزش در افراد دیابتی باید به صورت منظم و روزانه صورت گیرد تا نتیجه مطلوب را به همراه داشته باشد. پیادهروی، دوچرخه سواری، ایروبیک و … از ورزشهای مناسب برای افراد دیابتی هستند. حداقل نیم ساعت ورزش در طول شبانه روز برای افراد دیابتی لازم است.
همچنین ببینید: مراقبت از پای افراد دیابتی
انسولین برای درمان دیابت
در درمان زخم دیابتی انسولین از روشهای درمانی برای افراد دیابتی نوع یک، نوع دو و دیابت بارداری است. البته انسولین برای دیابت نوع یک بیشتر مورد استفاده قرار میگیرد. انسولین توسط یک سوزن و سرنگ یا قلم انسولین به بیماران دیابتی تزریق میشود.
هنگامی که انسولین به بدن تزریق میشود، نقش انسولین طبیعی بدن را ایفا میکند. انسولینها به چهار گروه طبقه بندی میشوند که شامل انسولین سریع الاثر، کوتاه اثر، اثر متوسط و طولانی اثر هستند. نواحی مناسب برای تزریق انسولین شامل ران، باسن و شکم هستند. برای تزریق انسولین باید به دستورالعمل پزشک در این زمینه توجه کنید. انسولین سبب تنظیم سطح قندخون در بیماران دیابتی میشود و این موضوع در درمان زخم دیابتی اثرگذار است.
مراقبتهای بعد از زخم پای دیابتی
- نگهداری از زخم ترمیمشده: اگر زخم به طور کامل ترمیم شده است، منطقه باید تمیز و خشک نگه داشته شود. از هرگونه فشار یا آسیب به ناحیه ترمیمشده جلوگیری کنید.
- استفاده از کفش مناسب: استفاده از کفشهای مناسب و راحت برای جلوگیری از فشار زیاد و ایجاد زخمهای جدید ضروری است. کفشهای دیابتی که فشار را به طور یکنواخت توزیع میکنند، توصیه میشود.
- مراقبت از پوست پا: برای جلوگیری از خشک شدن یا ترک خوردن پوست، از کرمهای مرطوبکننده استفاده کنید.
- بررسی روزانه پاها: پاها باید بهطور روزانه از نظر وجود هرگونه علائم عفونت یا آسیب جدید بررسی شوند. این شامل مشاهده تغییرات در رنگ، دما یا تورم است.
- حفظ کنترل قند خون: قند خون باید تحت کنترل باقی بماند تا از بروز زخمهای جدید جلوگیری شود.
- اجتناب از فعالیتهای سنگین: پس از ترمیم زخم، از انجام فعالیتهایی که فشار زیادی به پا وارد میکند (مانند راه رفتن طولانی یا ایستادن زیاد) خودداری کنید تا از ایجاد آسیب جدید جلوگیری شود.
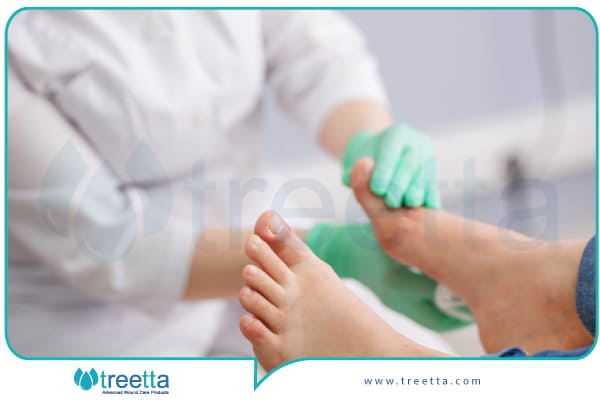
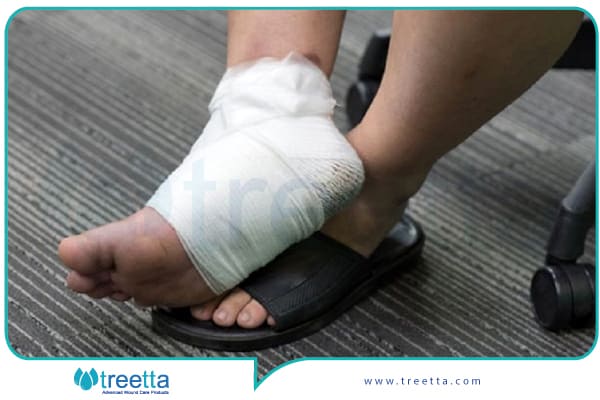
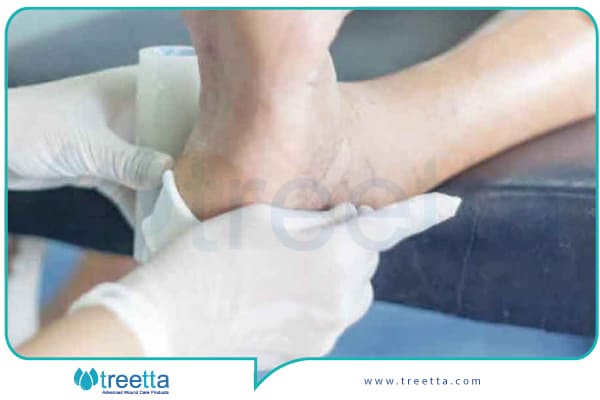
پانسمان های پیشرفته زخم برای درمان زخم دیابتی
زخم های دیابتی در تمام نقاط بدن ممکن است بهوجود بیایند، اما معمولاً بیشتر در پاها ایجاد میشوند. زخم های دیابتی اگر بهموقع درمان نشوند، سبب قطع عضو در فرد دیابتی میشوند. یکی از اقدامات مفید و نتیجهبخش برای درمان زخم دیابتی، پانسمان کردن زخم با پانسمانهای پیشرفته زخم است.
انواع مختلفی از پانسمان برای بهبود و ترمیم زخم پای دیابتی وجود دارد که میتوانید از آنها استفاده کنید.
مواد و ترکیبات پانسمان میتوانند دستههای مختلفی از پلیمرهای طبیعی، اصلاحشده و مصنوعی و همچنین ترکیب آنها باشند که به شکلهای مختلفی تولید میشوند. علاوه بر آن از پانسمان میتوان بهعنوان تقویتکننده بهبودی و انجام فرآیندهای درمانی مختلف استفاده کرد.
بررسیهای صورت گرفته نشان داده که پانسمانهای مرطوب از پانسمانهای خشک برای درمان زخم پای دیابتی کارآمدتر هستند.
پانسمانهای پیشرفته تریتا دارای خواص معجزه آسایی در درمان زخمها از جمله زخم دیابتی هستند. برخی از این ویژگیها شامل خاصیت آنتیمیکروبیال، قدرت بالا در جذب ترشحات زخم و اگزودای زخم، ایجاد رطوبت مناسب و ایدهآل در سطح زخم، توانایی پوشانندگی کامل سطح زخم، قدرت فوق العاده بالا برای ترمیم بافتهای آسیب دیده، عدم آسیب به زخم هنگام تعویض و … هستند.
دبریدمان برای درمان زخم دیابتی
دبریدمان روشی برای درمان زخم دیابتی می باشد که در این روش به برداشت سلولهای مرده، بافتهای نکروزه، ترشحات چرکی در محل زخم اقدام میکنند. بافتهای نکروزه و سلولهای مرده از ترمیم زخم جلوگیری میکنند. ترشحات چرکی و خونی سبب گسترش عفونت به پیرامون زخم میشوند. این عوامل بهبود و ترمیم زخمها را به تعویق میاندازند.
دبریدمان روش مناسبی برای جلوگیری از این وضعیت است. دبریدمان به طریقهای مختلفی مانند دبریدمان مکانیکی ، آنزیماتیک، اتولیتیک، شارپ و جراحی انجام میگردد که انتخاب هر کدام از این روشها به نظر کارشناس زخم بستگی دارد.
چه غذاهایی برای ترمیم زخم دیابتی مفیدند؟
- پروتئینها
پروتئین برای ساخت بافتهای جدید و ترمیم زخم ضروری است. کمبود آن باعث کند شدن فرآیند ترمیم میشود.منابع:
- گوشت سفید (مرغ، ماهی)
- تخممرغ
- لبنیات کمچرب
- حبوبات (عدس، نخود، لوبیا)
- سویا و فرآوردههای آن
2.ویتامین C
این ویتامین به تولید کلاژن و تقویت سیستم ایمنی کمک میکند. منابع:
- مرکبات (پرتقال، گریپفروت، لیمو)
- کیوی
- فلفل دلمهای
- توتفرنگی
- گوجه فرنگی
3.ویتامین A
در بازسازی پوست و مبارزه با عفونت نقش دارد. منابع خوب:
- هویج
- سیبزمینی شیرین
- سبزیجات برگ سبز
- زرده تخممرغ
4.اسیدهای چرب امگا ۳ : با کاهش التهاب به ترمیم سریعتر زخم کمک میکند. منابع:
- ماهیهای چرب (مثل سالمون، ساردین)
- گردو
- تخم چیا و بذر کتان
5.مایعات کافی
داروهای خوراکی برای درمان زخم دیابتی
داروهای مختلفی برای درمان دیابت و درمان زخم دیابتی وجود دارند. این داروها به تنظیم سطح قندخون فرد دیابتی کمک میکنند. گاهی پزشک برای درمان عفونت زخم دیابتی به تجویز آنتیبیوتیک اقدام میکند. آنتیبیوتیکها عفونت زخم را از بین برده و از گسترش عفونت جلوگیری میکنند. گاهی بیماران دیابتی از دردهای شدیدی در ناحیه زخم رنج میبرند که میتوانند تا بهبود زخم از داروهای مسکن تجویزی از سوی پزشک استفاده کنند. تمامی داروهای خوراکی و تزریقی درمان زخم دیابتی باید به دستور پزشک مصرف شوند و از مصرف خودسرانه دارو خودداری شود.
پانسمان دیابتی
دیابت یک بیماری است که میتواند بر روی سلامتی پاها تأثیر بگذارد و باعث افزایش خطر ابتلا به مشکلات پای دیابتی شود. باید چگونگی پیشگیری از آنها را فرا بگیرید. بررسی اثرات سطوح بالای گلوکز خون بر حس و گردش خون در پاها، اهمیت مراقبت منظم و خوب از پاها برای جلوگیری از مشکلات پای دیابتی، و نیز روشهای درمان و تعویض پانسمان دیابتی میپردازیم. این اطلاعات به شما کمک خواهد کرد تا بهبود و مراقبت مناسب برای پاهای خود را بهبود دهید و از وقوع مشکلات جدی پای دیابتی جلوگیری کنید.
تاثیرات سطوح بالای گلوکز خون بر حس و گردش خون در پاها
اثرات گلوکز خون بر حس پاها
سطوح بالای گلوکز خون میتواند تاثیرات متنوعی بر حس پاها داشته باشد. این میتواند باعث افزایش ترشح ادرار و احساس تشنگی شود. علاوه بر این، ممکن است باعث خشکی دهان و مشکلات پوستی مانند خشکی، خارش و ترکها شود. اثرات دیگر شامل مشکلات دیداری، خستگی، مشکلات گوارشی و حتی مشکلات قلبی میشود. بنابراین، حفظ سطح مناسب گلوکز خون میتواند برای حفظ حس و کیفیت زندگی اهمیت زیادی داشته باشد.
اثرات گلوکز خون بر گردش خون در پاها
سطوح بالای گلوکز خون میتواند بهطور مستقیم یا غیرمستقیم بر گردش خون در پاها تاثیر بگذارد. این میتواند باعث ایجاد مشکلاتی مانند افزایش ترشح ادرار، احساس تشنگی، خشکی دهان و مشکلات پوستی شود. همچنین، ممکن است سبب مشکلات دیداری، خستگی و حتی مشکلات گوارشی و قلبی شود. برعکس، سطوح پایین گلوکز نیز میتواند باعث لرزش، تعریق، احساس گرسنگی، سردرد و سرگیجه شود که نشانه مشکلات جدی سلامتی است.
اهمیت مراقبت منظم و خوب از پاها برای جلوگیری از مشکلات پای دیابتی
مراقبت منظم و خوب از پاها برای افراد مبتلا به دیابت بسیار حیاتی است. دیابت میتواند باعث تغییر شکل پاها و ایجاد مشکلات از قبیل دیابتی نوروپاتی و گانگرن شود. برای حفظ سلامت پاها، لازم است که افراد مبتلا به دیابت هر روز پاهای خود را بررسی کرده، آنها را بشوین و از آسیبها و زخمها محافظت کنند. همچنین، افراد باید از استفاده از کفش و جوراب در هر زمان و هر مکان پاهای خود را محافظت نمایند و برای حفظ جریان خون به پاها، فعالیتهای ورزشی منظم انجام دهند و از سیگار کشیدن خودداری کنند.
آیا زخم دیابتی منجر به قطع عضو میشود؟
بله، زخم دیابتی میتواند در موارد شدید منجر به قطع عضو شود، اما این اتفاق معمولاً زمانی رخ میدهد که زخم بهموقع شناسایی و درمان نشود یا به دلیل عفونت شدید، آسیبهای عروقی و عصبی، بافتها بهطور گسترده دچار نکروز (مرگ بافتی) شوند.
روشهای مراقبت منظم از پاها
عدم مراقبت از پاها در افراد مبتلا به دیابت میتواند به مشکلات جدی و حتی بریدگی و گانگرن منجر شود. از جمله روشهای پیشگیری از این مشکلات مراقبت منظم از پاها، بررسی روزانه پاها برای تشخیص زخمها و مسواک زدن و شستشوی منظم پاها است. همچنین، استفاده از کفش و جوراب در هر زمان و هر مکان و حفظ جریان خون به پاها نیز از اقدامات مهم برای پیشگیری از مشکلات پای دیابتی است. بنابراین، افراد باید به مراقبت از پاها توجه ویژهای داشته و اقدامات لازم را انجام دهند تا از ابتلا به مشکلات جدی پای دیابتی جلوگیری نمایند.
خطرات عدم مراقبت از پاها در دیابت
عدم مراقبت از پاها در افراد مبتلا به دیابت میتواند به مشکلات جدی و حتی بریدگی و گانگرن منجر شود. بنابراین، برای جلوگیری از این خطرات، افراد باید به مراقبت از پاها توجه ویژهای داشته و اقدامات لازم را انجام دهند تا از ابتلا به مشکلات جدی پای دیابتی جلوگیری نمایند.
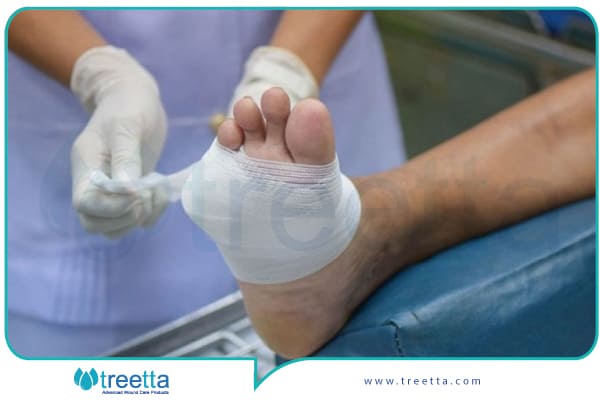
روشهای درمان و تعویض پانسمان دیابتی
با توجه به اینکه تعویض پانسمان دیابتی یکی از موارد حیاتی در درمان زخمهای پای دیابتی است، ارتقائ آگاهی و همکاری با پزشک برای مدیریت بهتر بهداشت بسیار حیاتی است. این امر به دلیل این است که افراد دیابتی ممکن است احساس درد نکنند و از وجود زخمها آگاه نباشند، بنابراین تعویض پانسمان به موقع میتواند از عوارض جدی مثل عفونت و بیماریهای مزمن جلوگیری کند. عواملی مانند انتخاب صحیح پانسمان، کنترل عفونت، حفظ تعادل رطوبتی و شناسایی عوامل اساسی مرتبط با زخمهای پای دیابتی از اهمیت بسزایی برخوردارند.
روشهای درمان زخمهای پای دیابتی نیازمند مراقبت و توجه ویژهای است. ارزیابی زخم، پانسمان، کنترل عفونت، حفظ تعادل رطوبتی و شناسایی عوامل اساسی مرتبط با زخمها از جمله مواردی هستند که باید به دقت در نظر گرفته شوند. همچنین، شناسایی و کنترل عوامل زیرین مرتبط با بیماری دیابتی و تاثیرات آن بر روی زخمها نیز از اهمیت بسیاری برخوردار است. به عنوان مثال، کنترل سطح گلوکز خون، تغذیه مناسب، فشار خون و دفع عادت سیگار از جمله مواردی هستند که باید به دقت مورد بررسی قرار گیرند تا درمان زخمهای پای دیابتی به بهترین شکل انجام شود.
اهمیت تعویض پانسمان دیابتی به موقع
تعویض پانسمان دیابتی به موقع بسیار حائز اهمیت است زیرا میتواند از عوارض جدی مثل عفونت و بیماریهای مزمن جلوگیری کند. این امر بسیار حائز اهمیت است زیرا افراد دیابتی ممکن است احساس درد نکنند و از وجود زخمها آگاه نباشند. بنابراین، تعویض پانسمان به موقع میتواند از عوارض جدی جلوگیری کند و بهبود روند درمانی را تسریع بخشد.
افزایش طول عمر بیماران دیابتی
پس از تشخیص دیابت، ممکن است نگران تأثیر این بیماری بر طول عمر خود باشید. دریافت خبر بیماری میتواند باعث شوک شما شود و معمولاً پس از تشخیص، بهخصوص اگر با دیابت آشنا نباشید احساس ناراحتی میکنید. اما با کسب آگاهی و پیشگیری از عوارض شما میتوانید بیماری خود را کنترل کنید. در ادامه با مطالعه این مقاله متوجه خواهید شد که دیابت و کنترل آن چگونه بر روی طول عمر شما تأثیرگذار هستند.
دفتر آمار ملی انگلستان طول عمر نوزادان تازه به دنیا آمده را به شرح زیر برآورد میکند:
- 77 سال برای مردان
- 81 سال برای زنان
جدیدترین تحقیقات در دانشگاه منچستر، کاهش طول عمر بیماران دیابتی نوع 1 و 2 در مقایسه با جمعیت عمومی را نشان میدهد. نتایج این مطالعه که در نشست سالانه انجمن اروپایی مطالعه دیابت (EASD) در سال 2020 ارائه شد، نشان میدهد که افراد مبتلا به دیابت نوع 1 تقریباً 8 سال کمتر و افراد مبتلا به دیابت نوع 2 تقریباً 2 سال کمتر از همتایان خود در جمعیت عمومی زندگی خواهند کرد.
ممکن است بیماری شما بهتازگی تشخیص داده شده باشد و در عین حال شما میخواهید بدانید که دیابت چگونه بر طول عمر شما تأثیر میگذارد. اما هیچ پاسخ سادهای وجود ندارد. صرف نظر از اینکه دیابت نوع 1 یا 2 برای شما تشخیص داده شده است، عوامل زیادی میتوانند بر طول عمر شما تأثیر بگذارند، از جمله:
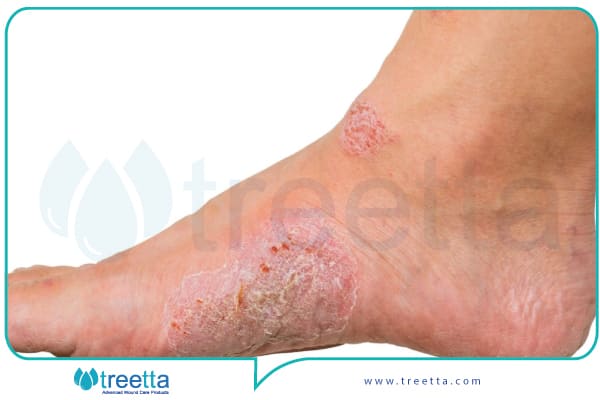
فرق زخم عادی با زخم دیابتی
فرق بین زخم عادی و زخم دیابتی، هم در علت ایجاد و هم در نحوه ترمیم و میزان خطرات احتمالی مشخصه. در ادامه، بهصورت خلاصه تفاوتهای اصلی را مطرح می کنیم:
زخم عادی:
- معمولاً در اثر بریدگی، ضربه یا سوختگی ایجاد میشود
- سیستم ایمنی و گردش خون طبیعی عمل میکنند
- ترمیم زخم معمولاً در مدت زمان کوتاه (چند روز تا چند هفته) انجام میشود.
- ریسک عفونت پایین تر می باشد.
با مراقبت و تمیز نگه داشتن زخم، معمولاً بدون مشکل خاصی درمان می شود.
- زمان تشخیص دیابت (تشخیص زودهنگام یا دیرهنگام)
- میزان پیشرفت عوارض مرتبط با دیابت
- شرایط و بیماریهای دیگر
با گذشت زمان، سطح قند خون تنظیم نشده میتواند عوارض کوتاهمدت و طولانیمدت مختلفی ایجاد کند که شامل موارد زیر است:
رتینوپاتی دیابتی نوعی بیماری چشمی است که معمولاً افرادی را که چندین سال به دیابت مبتلا هستند، مبتلا میکند. گلوکز خون اضافی به رگهای خونی در شبکیه در پشت چشم آسیب میرساند و باعث کاهش بینایی و در برخی موارد نابینا شدن فرد میشود.
بیماری کلیوی در افراد مبتلا به دیابت معمولاً بهعنوان نفروپاتی دیابتی شناخته میشود. حدود 40 درصد از افراد مبتلا به دیابت به دلیل آسیب دیدن رگهای خونی در کلیهها دچار نفروپاتی میشوند و اندامها دیگر قادر به فیلتر کردن مواد زائد از جریان خون نیستند. اگر بیماری پیشرفت کند، ممکن است دچار نارسایی کلیه شوید و ممکن است نیاز به دیالیز یا پیوند کلیه داشته باشید.
بیماری قلبی عروقی یا بیماری قلبی در افراد مبتلا به دیابت به دلیل اختلال در جریان خون ناشی از هایپرگلایسمی شایع است. بیماری قلبی میتواند منجر به آنژین (درد قفسه سینه)، حمله قلبی و سکته شود. قند خون بالا اغلب با شرایط مرتبطی مانند فشار خون بالا و کلسترول بالا همراه است.
افراد مبتلا به دیابت نوع 2 در معرض خطر عوارض بیماریهای عروقی هستند که منجر به افزایش خطر مرگ زودرس میشود. کنترل فشار خون، سطح گلوکز و کلسترول و وزن در افراد مبتلا به دیابت نوع 2 میتواند خطر عوارض مرتبط با دیابت و مرگومیر را کاهش دهد، بنابراین طول عمر بیماران دیابتی را افزایش میدهد. مطالعات نشان دادهاند که افزایش وزن با کاهش قابل توجه طول عمر بیماران دیابتی مرتبط است.
مطالعات دیگر همچنین نشان دادند که کاهش فشار خون در افراد مبتلا به دیابت نوع دو میتواند منجر به طول عمر طولانیتر شود. کاهش هموگلوبین گلیکوزیله (HbA1c) از 8٪ به 6٪ باعث افزایش 1.2 سال زندگی در زنان 55 ساله افزایش میشود، اما این مزیت در زنان 70 ساله بسیار کمتر (0.8 سال زندگی) بود.
کنترل گلوکز خون روشی مؤثر برای افزایش طول عمر بیماران دیابتی است. با دستیابی به سطوح قند خون توصیه شده برای افراد مبتلا به دیابت، میتوانید خطر ایجاد عوارض ناشی از گلوکز خون بالا را به حداقل برسانید.
لذت بردن از سبک زندگی سالم و پیروی از رژیم غذایی مناسب دیابت نیز به کنترل بهتر وضعیت شما کمک میکند. رژیم غذایی با کربوهیدرات کم میتواند به بهبود ثبات قند خون در دیابت نوع 1 و 2 کمک کند زیرا کربوهیدراتها بهطور قابلتوجهی بر سطح گلوکز خون شما تأثیر میگذارند. برای برخی از افراد مبتلا به دیابت نوع 2، رژیم غذایی با کربوهیدرات کم حتی باعث بهبود دیابت آنها شده است.
نتیجه گیری
زخم پای دیابتی یک زخم مزمن است که در فرآیند تشخیص و کنترل کردن آن چالشهایی گوناگونی وجود دارد. توجه به این عارضه در هنگام درگیر شدن با بیماری دیابت امری ضروری است.
روشهای درمانی مختلفی برای حل مشکل زخم پای دیابتی وجود دارد. شرکت تریتا نیز با ارائه محصولات پیشرفته ترمیم زخم که یکی از پیشرفتهترین روشهای درمان زخم است در این عرصه خوش درخشیده است. پانسمانهای تریتا ساختاری شبیه به پوست انسان دارد و میتوان به بهترین شکل ممکن، زخم های دیابتی را درمان کند.
میتوان گفت که سطوح بالای گلوکز خون میتواند تاثیرات مختلفی بر حس و گردش خون در پاها داشته باشد. برعکس، سطوح پایین گلوکز نیز میتواند باعث احساسات نامطلوبی مانند لرزش، تعریق، احساس گرسنگی، سردرد و سرگیجه شود که نشانه مشکلات جدی سلامتی است. از این رو، مراقبت منظم و خوب از پاها برای افراد مبتلا به دیابت بسیار حیاتی است و میتواند از وقوع مشکلات جدی و حتی بریدگی و گانگرن جلوگیری کند.
همچنین، تعویض پانسمان دیابتی و روشهای درمان زخمهای پای دیابتی نیز از اهمیت بسیاری برخوردارند و میتوانند بهبود و مدیریت بهتر بهداشت را تضمین کنند. به همین دلیل، آگاهی و همکاری با پزشک برای تعویض پانسمان دیابتی به موقع بسیار حائز اهمیت است و میتواند از عوارض جدی مثل عفونت و بیماریهای مزمن جلوگیری کند.
پژوهشهای معتبر نشان داده است که استفاده از پانسمان پیشرفته زخم مانند اسپری آنتی سپتیک طباسپت و هیدروژل آنتی سپتیک طباسپت (ژل ایکس)، پانسمانهای ورقهای ماتریکس کلاژنی طبادرم، طبادرم پلاس نقره، طبابرن و پانسمان پودری طباگرن و طباگرن پلاس نقره شرکت تریتا برای بهبود زخم های دیابتی مناسب هستند.
در نتیجه میتوانید از پانسمانهای نوین شرکت تریتا که با استفاده از جدیدترین تکنولوژیهای روز دنیا تولید شدهاند، برای افزایش سرعت بهبود زخم استفاده کنید.
مدیریت و کنترل عوامل مختلف ازجمله بیماری عروق محیطی، نوروپاتی و عفونت برای جلوگیری از عوارض جدی این بیماری نظیر قطع عضو بسیار مهم و ضروری است.
تریتا | برای هر زخمی درمانی داریم.
جهت داشتن هر گونه سوال میتوانید با شماره تماس 02167354000 در ارتباط باشید.



دیدگاهی در مورد “درمان زخم دیابتی”
سلام عالی بود ممنون از زحمات شما