تریتا بزرگترین تولیدکننده محصولات پیشرفته ترمیم زخم در خاورمیانه
شرکت تریتا تولیدکننده و ارائهدهنده محصولات پیشرفته ترمیم زخم با چشمانداز نوآفرینی و پدیدآوری پانسمانهای باکیفیت، فعالیتش را از آبان ماه سال 1394 در ایران آغاز کرد.
طبا زیست پلیمر بهتدریج با پیشرفت تکنولوژی خلائی را در حوزهی تولید پانسمان احساس کرد و بر آن شد تا خلأ موجود را با تمرکز بر کیفیت محصول رفع کند. تریتا با اتکا بر دانش محققین طی ۸ سال پژوهش و تحقیق به تکنولوژیهای پیشرفتهای در زمینهی طراحی و تولید محصولات پیشرفته درمان زخم دستیافته است.
میکروارگانیسمهای مقاوم به درمان و بیوفیلمها از عوامل اصلی تأخیر در ترمیم زخم هستند و درمان عفونت زخم یکی از چالشهای اساسی در درمان زخم میباشد. تریتا (طبا زیست پلیمر) در جهت برطرف ساختن این معضل محصول اسپری آنتی سپتیک طباسپت را از تریتا عرضه میدارد.
- عدم ایجاد مقاومت میکروبی
- جلوگیری از تشکیل بیوفیلم
- دارای سورفکتانت بتائین
- آنتی میکروبیال
میکروارگانیسمهای مقاوم به درمان و بیوفیلمها از عوامل اصلی تأخیر در ترمیم زخم هستند و درمان عفونت زخم یکی از چالشهای اساسی در درمان زخم میباشد. تریتا (طبا زیست پلیمر) در جهت برطرف ساختن این معضل محصول اسپری آنتی سپتیک طباسپت را از تریتا عرضه میدارد.
- عدم ایجاد مقاومت میکروبی
- حذف و جلوگیری از تشکیل بیوفیلم
- دارای سورفکتانت بتائین
- آنتی میکروبیال
ژل ایکس طباسپت تریتا، یک هیدروژل حاوی پلی هگزانید و سورفکتانت بتائین با ویسکوزیته مطلوب است که جهت جلوگیری از تشکیل بایوفیلم وتخریب آن در صورت حضور در بستر زخم مورد استفاده قرار می گیرد.ژل ایکس طباسپت زخم را قابل دسته بندی می نماید و یک ترکیب ایده آل برای آماده سازی بستر زخم می باشد.
- مدیریت بهینه رطوبت
- مهار انواع باکتری ها
- درمان عفونت در زخم
- افزایش سرعت ترمیم زخم
یکی از مهمترین اهداف در ترمیم زخمهای مزمن، حذف بافت اسلاف، نکروز و کنترل عفونت است. ژل های دبریدمان عمدتا هیدروژل هایی ساده با توانایی ذخیره آب و هیدراته کردن زخم برای سهولت در جداسازی بافت مرده میباشند. ژل ایکس پلاس طباسپت تریتا یک هیدروژل پیشرفته آمورف و شفاف است که با بهره گیری از جدید ترین تکنولوژی روز دنیا جهت تسهیل دبریدمان اتولیتیک ساخته شده است.
- کاهش بوی نامطبوع زخم
- کنترل عفونت
- تخریب بیوفیلم
- دبرید سریع زخم
یکی از مهمترین اهداف در ترمیم زخمهای مزمن، حذف بافت اسلاف، نکروز و کنترل عفونت است. ژل های دبریدمان عمدتا هیدروژل هایی ساده با توانایی ذخیره آب و هیدراته کردن زخم برای سهولت در جداسازی بافت مرده میباشند. ژل ایکس پلاس طباسپت تریتا یک هیدروژل پیشرفته آمورف و شفاف است که با بهره گیری از جدید ترین تکنولوژی روز دنیا جهت تسهیل دبریدمان اتولیتیک ساخته شده است.
- کاهش بوی نامطبوع زخم
- کنترل عفونت
- تخریب بیوفیلم
- دبرید سریع زخم
یکی از علل اصلی مرگومیر در حوادث و همچنین جنگها خونریزی بیشازحد بیماران و سربازان میباشد. لذا استفاده از محصولی که روند خونریزی زخم را کنترل کند و سرعت انعقاد خون را افزایش دهد، نقش زیادی در کاهش نرخ مرگومیر ناشی از خونریزی دارد.
- انعقاد کننده سریع خونریزی
- تسریع فرایند انعقاد خون
- زیست سازگار
- استفاده بعد از دبریدمان
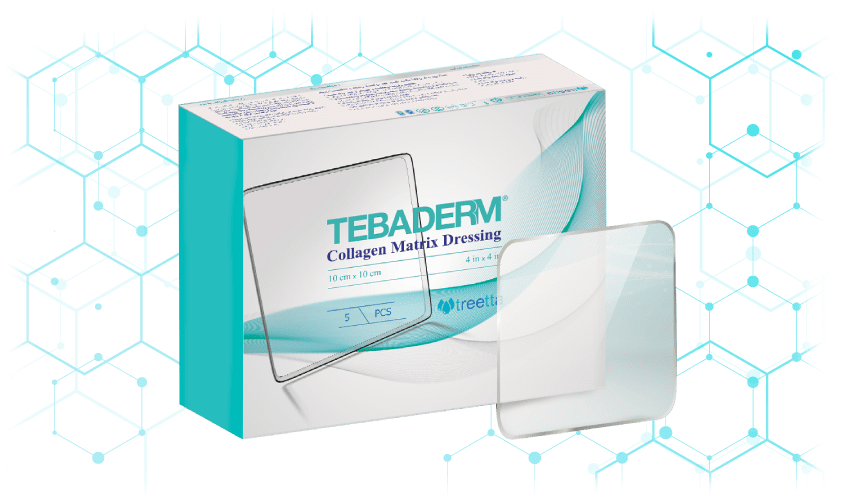
پانسمان ماتریکس کلاژن طبادرم تریتا ، پانسمانی پیشرفته با ساختار شبیه پوست انسان میباشد که بهوسیله زیست پلیمرهای بهکاررفته در ساختار پانسمان از قبیل کلاژن و مدیریت رطوبت، منجر به تسریع روند درمان زخم میشود. نوآوری منحصربهفرد پانسمان ماتریکس کلاژن طبادرم با اتکا بر بهروزترین دستاوردهای علمی جهان در مقایسه با روشهای معمول، درمانی کارآمد، سریع و مقرونبهصرفه را برای بیماران به ارمغان میآورد.
- تحریک تولید پروتئین
- تسهیل دبریدمان اتولیتیک
- مدیریت اگزودای زخم
- افزایش رگزایی
پانسمان ماتریکس کلاژن طبادرم تریتا ، پانسمانی پیشرفته با ساختار شبیه پوست انسان میباشد که بهوسیله زیست پلیمرهای بهکاررفته در ساختار پانسمان از قبیل کلاژن و مدیریت رطوبت، منجر به تسریع روند درمان زخم میشود. نوآوری منحصربهفرد پانسمان ماتریکس کلاژن طبادرم با اتکا بر بهروزترین دستاوردهای علمی جهان در مقایسه با روشهای معمول، درمانی کارآمد، سریع و مقرونبهصرفه را برای بیماران به ارمغان میآورد.
- تحریک تولید پروتئین
- تسهیل دبریدمان اتولیتیک
- مدیریت اگزودای زخم
- افزایش رگزایی
ذرات طلا بهعنوان تازهترین دستاورد علم درمان زخم به شمار میآید که نه تنها در درمان عفونت بسیار قدرتمند عمل میکند، بلکه به دلیل اثرات شگرف خود، سرعتترمیم و درمان زخم را نیز افزایش میدهد. شرکت تریتا بهعنوان پیشرو در محصولات پیشرفته ترمیم زخم، مفتخر است که اولین پانسمان نوین حاوی ذرات طلا در جهان را با نام طبابرن معرفی و عرضه کند.
- رگزایی و تسریع ترمیم زخم
- کاهش درد بیمار
- اثرات آنتی میکروبیال
- ایجاد رطوبت ایده آل
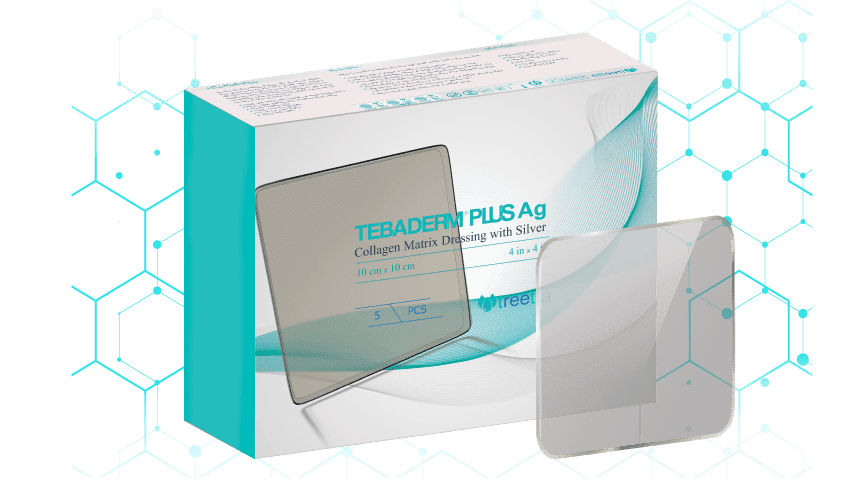
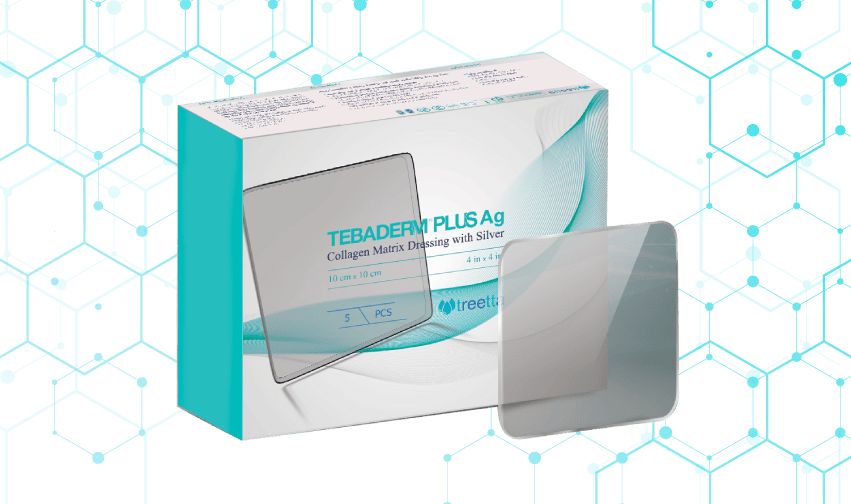
ذرات کریستالی نقره موجود در پانسمان طبادرم پلاس نقره تریتا به دلیل کاهش سایز ذرات نقره تا حد نفوذپذیری بسیار بالایی به درون میکروارگانیسمها داشته و اثرات آنتی میکروبیال قدرتمندی را در بستر زخم ایجاد میکند. علاوه بر این به دلیل استفاده از ذرات کریستالی و بدون بار نقره در ساختار پانسمان و همچنین آزادسازی تدریجی نقره از داربست پانسمان، فرمولاسیون آهسته رهش از نقره فراهم میشود که اثرات آنتی میکروبیال آن تا ۷۲ ساعت حفظ میگردد.
- درمان عفونت
- فرمولاسیون آهسته رهش نقره
- تسریع گرانولاسیون
- اپیتلیزاسیون
ذرات کریستالی نقره موجود در پانسمان طبادرم پلاس نقره تریتا به دلیل کاهش سایز ذرات نقره تا حد نفوذپذیری بسیار بالایی به درون میکروارگانیسمها داشته و اثرات آنتی میکروبیال قدرتمندی را در بستر زخم ایجاد میکند. علاوه بر این به دلیل استفاده از ذرات کریستالی و بدون بار نقره در ساختار پانسمان و همچنین آزادسازی تدریجی نقره از داربست پانسمان، فرمولاسیون آهسته رهش از نقره فراهم میشود که اثرات آنتی میکروبیال آن تا ۷۲ ساعت حفظ میگردد.
- درمان عفونت
- فرمولاسیون آهسته رهش نقره
- تسریع گرانولاسیون
- اپیتلیزاسیون
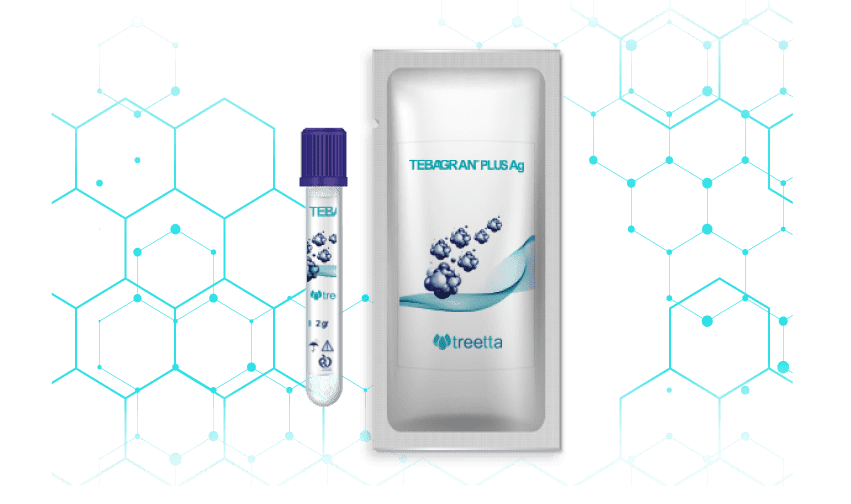
گرانولهای استریل سفیدرنگ متشکل از زیست پلیمرهای فعال بر پایهی کلاژن میباشد. ساختار گرانولی طباگرن تریتا در زخمهای حفرهای با دسترسی دشوار بسیار ایدهآل میباشد. همچنین ماهیت جاذب فرمولاسیون طباگرن، اگزودا و ترشحات ناشی از زخم را بهطور قدرتمند جذب کرده و به فرم ژل درمیآید، درنتیجه نقش به سزایی در تقویت دبریدمان بافت نکروتیک دارد.
- حفظ رطوبت
- جذب اگزودا
- عدم آسیب به بافت
- پوشانندگی کامل سطح زخم
گرانولهای استریل سفیدرنگ متشکل از زیست پلیمرهای فعال بر پایهی کلاژن میباشد. ساختار گرانولی طباگرن تریتا در زخمهای حفرهای با دسترسی دشوار بسیار ایدهآل میباشد. همچنین ماهیت جاذب فرمولاسیون طباگرن، اگزودا و ترشحات ناشی از زخم را بهطور قدرتمند جذب کرده و به فرم ژل درمیآید، درنتیجه نقش به سزایی در تقویت دبریدمان بافت نکروتیک دارد.
- حفظ رطوبت
- جذب اگزودا
- عدم آسیب به بافت
- پوشانندگی کامل سطح زخم
از بزرگترین معضلات و نگرانیها در ترمیم زخم تجمع میکروارگانیسمهای مختلف و عفونت در محل زخم است. امروزه به دلیل گسترش گونههای مقاوم میکروبی و کاهش کارایی آنتیبیوتیکها، مسئله عفونت زخم بهخصوص در بیمارانی که دچار اختلالات مویرگی هستند، بسیار جدی و پرمخاطره است.
- اثرات آنتی میکروبیال
- کاهش التهاب
- فرمولاسیون آنتی میکروبیال
- تسریع روند اپیتلیزاسیون
از بزرگترین معضلات و نگرانیها در ترمیم زخم تجمع میکروارگانیسمهای مختلف و عفونت در محل زخم است. امروزه به دلیل گسترش گونههای مقاوم میکروبی و کاهش کارایی آنتیبیوتیکها، مسئله عفونت زخم بهخصوص در بیمارانی که دچار اختلالات مویرگی هستند، بسیار جدی و پرمخاطره است. تریتا (طبا زیست پلیمر)، باهدف طراحی محصولی نوین درزمینه درمان عفونت، پس از مطالعات فراوان فرمولاسیون گرانول پیشرفتهای را بر پایه تکنولوژی بهکارگیری ذرات کریستال نقره طراحی کردند که بر روی مراحل التهاب، عفونت و گرانولاسیون مؤثر میباشد.
- عدم ایجاد مقاومت میکروبی
- حذف و جلوگیری از تشکیل بیوفیلم
- دارای سورفکتانت بتائین
- آنتی میکروبیال
کاتالوگ تریتا
جهت دریافت اطلاعات بیشتر میتوانید کاتالوگ محصولات تریتا را مطالعه کنید.
مشتریان ما